La nutrition du début de vie constitue un facteur clé de la survie néonatale, de la croissance et du développement cognitif durant la petite enfance ; c’est aussi un facteur déterminant majeur de la santé à long terme1-3. Or les prématurés ont des besoins nutritionnels plus élevés que les nourrissons nés à terme, qui varient en fonction du degré de prématurité et du stade de développement. Il est ainsi essentiel de fournir à tous les prématurés une alimentation sur mesure, adaptée à leurs besoins spécifiques.
UNE ALIMENTATION ADAPTÉE : LA CLÉ DE LA SANTÉ À LONG TERME DES PRÉMATURÉS
Alors même que leurs capacités d’absorption et de digestion sont limitées, les prématurés ont des besoins nutritionnels accrus, qui dépendent de leur degré de prématurité, de leur poids et de leur stade de développement4-7.


En l’absence d’une prise en charge nutritionnelle adéquate, la prématurité peut entraîner, outre les complications à la naissance, des retards cognitifs et psychomoteurs à long terme. Un retard de croissance prolongé ou un gain de poids trop rapide ont par ailleurs été associés à des risques de maladies métaboliques5,8.
C’est pourquoi les nourrissons prématurés nécessitent une alimentation adaptée, qui évolue en fonction de leur stade de développement.
« La qualité de la prise en charge nutritionnelle conditionne le devenir du prématuré en modulant non seulement sa croissance et la qualité de sa croissance mais aussi tous les aspects de son développement, à court ou long terme. » (A. Lapillonne, 20119)
UNE PRISE EN CHARGE NUTRITIONNELLE PERSONNALISÉE CONFORME AUX RECOMMANDATIONS DE L’ESPGHAN*
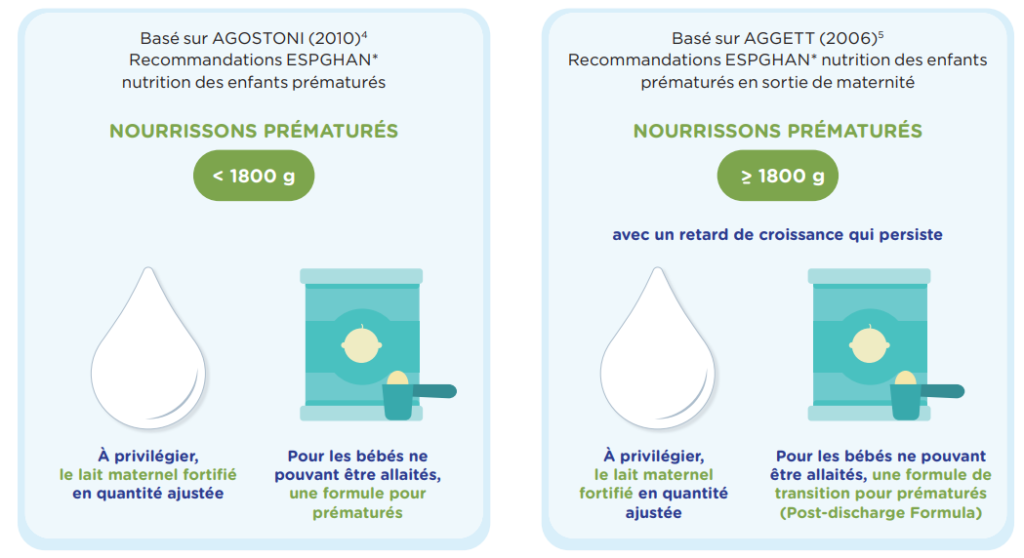
Compte tenu des besoins nutritionnels plus élevés et évolutifs des nourrissons prématurés, l’ESPGHAN* a établi des recommandations spécifiques pour leur alimentation, fonction de leur poids et leur stade de développement et de leur accès au lait maternel.
“Tous les efforts, y compris l’utilisation d’une formule infantile pour prématuré, sont justifiés pour protéger les nourrissons prématurés d’un retard de croissance ou des troubles du développement neurologique associés.” (E.E. Ziegler 201510)
APTAMIL PRÉ NUTRIPREM & NUTRIPREM PDF : DES FORMULES SUR MESURE POUR LES PRÉMATURÉS NON-ALLAITÉS
Fort de 70 ans d’expertise sur la prématurité et de 50 ans de recherche sur le lait maternel, Nutricia propose, pour la première fois en Afrique, une solution nutritionnelle sur-mesure, conçue selon les recommandations de l’ESPGHAN*4,5, pour répondre aux besoins spécifiques des nourrissons prématurés non allaités.
Ainsi, les formules Aptamil Pré Nutriprem (pour nourrissons prématurés < 1800 g) et Aptamil Nutriprem PDF (pour nourrissons prématurés de plus de 1800 g présentant un retard de croissance persistant) :
- Constituent une solution évolutive permettant d’ajuster les apports nutritionnels selon le poids et le stade de développement ;
- Répondent aux besoins accrus en protéines et en énergie des nourrissons prématurés ;
- Sont enrichies avec un mélange unique de scGOS/lcFOS***(9:1) inspiré des oligosaccharides du lait maternel et en nucléotides, pour soutenir le développement du système immunitaire et du microbiote intestinal11-15 ;
- Contiennent des triglycérides à chaîne moyenne plus facilement absorbés16 ;
- Fournissent les AGPI-LC** nécessaires au développement cérébral17-19, en qualité et quantité suffisante et sous une forme facilement absorbable et incorporable dans les tissus20,21.
Références
*ESPGHAN: European Society for Paediatric Gastroenterology Hepatology and Nutrition
** Acides Gras Polyinsaturés à Longue Chaîne
***scGOS/lcFOS : galacto-oligosaccharides à chaînes courtes / fructo-oligosaccharides à chaînes longues
- Gruszfeld and Socha. World Rev Nutr Diet. 2013;108:32-9.
- Demmelmair et al. Early Hum Dev. 2006;82:567-74.
- Wrottesley et al. J Dev Orig Health Dis. 2016;7:144-62.
- Agostoni et al. J Pediatr Gastroenterol Nutr. 2010;50:85-91.
- Aggett et al. J Pediatr Gastroenterol Nutr. 2006;42:596-603.
- American academy of pediatrics. 2014. In Kleinman, RE & Greer, FR (Eds.), Pediatric nutrition (7th ed., Vol. Section II: Feeding the infant, pp. 83-110). Elk Grove Village, IL, USA.
- Ziegler EE. Ann Nutr Metab. 2011;58 Suppl 1:8-18.
- Kerkhof et al. Clin. Endocrinol. Metab.2012;97:4498-4506
- Lapillonne et al. ArchPediatr. 2011 ;18: 313-323.
- Ziegler EE. J Pediatr Gastroenterol Nutr. 2015;61 Suppl 1:S3.
- Boehm G et al. Arch Dis Child Fetal Neonatal Ed 2002; 86:F178-81.
- Knol et al. Acta Pædiatrica, 2005; 94(Suppl 449):31–33.
- Westerbeek et al. Am J Clin Nutr 2010;91:679–86.
- Bruzzezes et al. Am J Clin Nutr 2010;91:679–86
- Singapore Med J. 1998;39:145-150.
- Marten et al. Int Dairy J. 2006;16:1374‐82.
- Koletzko et al. Karger Medical and Scientific Publishers, 2014. 110:201–214.
- Schuchard and Hahn. Woodhead Publishing, 2011. 32-78.
- Willatts et al. Am J Clin Nutr. 2013;98: 536S-542S.
- Carnielli et al. Am J Clin Nutr. 1998;67:97-103.
- Liu et al. JLipid Res. 2014;55:531-9.
BA21-681
