Lorsqu’un bébé ou un nourrisson souffre d’un trouble fonctionnel gastro-intestinal (TFGI), cela peut affecter toute la famille et augmenter le stress et les dépenses de santé. Les professionnels de santé sont des interlocuteurs-clés pour gérer les attentes et prodiguer des conseils médicaux avisés.
Plusieurs études ont démontré l’impact négatif des coliques infantiles, des régurgitations et de la constipation non seulement sur le nourrisson, mais aussi sur l’ensemble de la famille, en raison de l’anxiété et la détresse ressenties par les parents lorsqu’un tout-petit présente des symptômes liés aux TFGI1-3. Cet impact s’avère être à la fois à court terme et à long terme2-7. Par exemple, on a démontré que les interactions sociales entre les parents et l’enfant (en particulier entre le père et le nourrisson) étaient moins optimales dans les familles où les nourrissons pleuraient excessivement8. De plus, des données prouvent que les TFGI infantiles sont associés aux symptômes gastro-intestinaux durant l’adolescence9.
Impact des TFGI
En ce qui concerne les prestations de soins, l’un des impacts les plus directs et importants sur les familles correspond aux dépenses engendrées par un grand nombre de consultations médicales. Aux États-Unis, on enregistre plus d’un million de consultations pour des régurgitations infantiles chaque année, tandis que la constipation aiguë chez les nourrissons de moins d’un an est la principale cause des visites aux urgences. On estime le coût moyen par patient à 2 306 $ (2 100 €) aux États-Unis10, tandis que les pleurs et troubles du sommeil chez les bébés (de moins de trois mois) coûtent au système de santé anglais au moins 80 millions d’euros par an11.
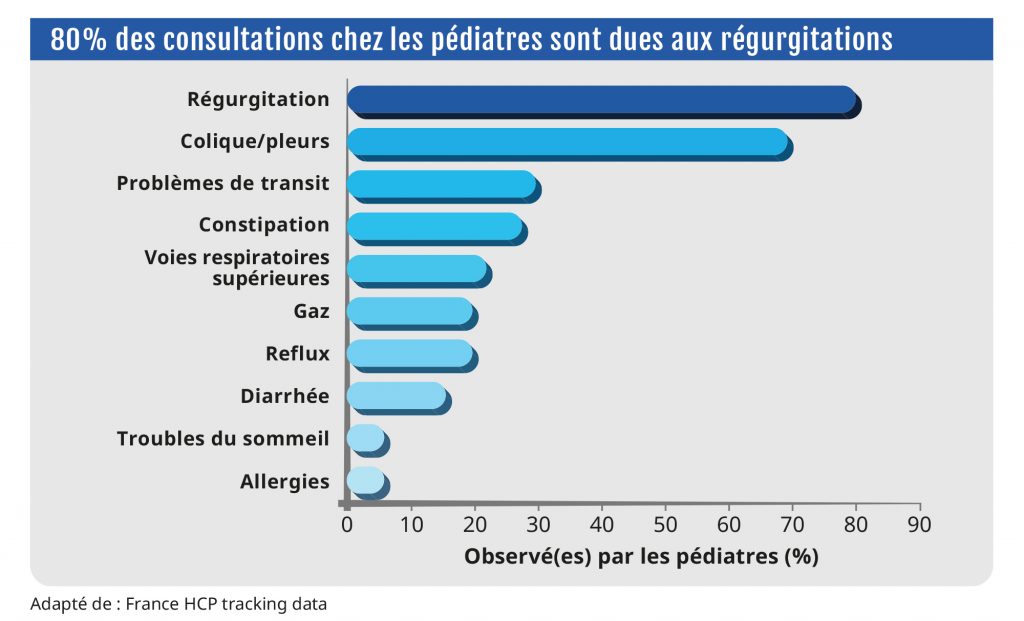
Nombre de consultations médicales
Les professionnels de santé : des interlocuteurs-clés
Les professionnels de santé jouent un rôle capital lorsqu’il s’agit d’informer et accompagner les parents afin de les aider à comprendre et gérer les symptômes gastro-intestinaux d’un nourrisson. C’est pourquoi les consultations médicales ne se concentrent pas seulement sur les symptômes de l’enfant, mais elles abordent aussi les craintes de la famille. Le médecin doit à la fois établir un diagnostic et reconnaître l’impact des symptômes sur les émotions et le bon fonctionnement de la famille.
Les grands groupes de gastro-entérologie pédiatrique et de nutrition ont publié des recommandations et un consensus d’experts quant à la gestion des régurgitations, des coliques et de la constipation infantiles. Ces groupes prônent l’éducation et le réconfort des parents, ainsi que des conseils nutritionnels, en guise de gestion initiale des problèmes gastro-intestinaux courants12. Si un enfant est partiellement ou exclusivement allaité, la mère doit être encouragée à persévérer durant la phase de TFGI, malgré les difficultés initiales. Il a également été conclu qu’un traitement pharmacologique était souvent inefficace et pouvait provoquer des effets indésirables12.
Références
- Vandenplas, Y., et al. « Prevalence and Health Outcomes of Functional Gastrointestinal Symptoms in Infants from Birth to 12 Months of Age. » J Pediatr Gastroenterol Nutr. 61 (2015) : 531-537.
- Rautava, P., et al. « Infantile colic: child and family three years later. » Pediatrics. 96 (1995) : 43-47.
- Akman, I., et al. « Mothers’ postpartum psychological adjustment and infantile colic. » Arch Dis Child. 91 (2006) : 417-419.
- Howard, C.R., et al. « Parental responses to infant crying and colic: the effect on breastfeeding duration. » Breastfeeding Med. 1 (2006) : 146-155.
- Miller-Loncar, C., et al. « Infant colic and feeding difficulties. » Arch Dis Child. 89 (2004) : 908-912.
- Forsyth, B.W. et Canny, P.F. « Perceptions of vulnerability 3 1/2 years after problems of feeding and crying behavior in early infancy. » Pediatrics. 88 (1991) : 757-763.
- Indrio, F., et al. « Infantile colic, regurgitation, and constipation: an early traumatic insult in the development of functional gastrointestinal disorders in children? » Eur J Pediatr. 174 (2015) : 841-842.
- Raiha, H., et al. « Excessively crying infant in the family: mother-infant, father-infant and mother-father interaction. » Child Care Health Dev. 28 (2002) : 419-429.
- Partty, A., et al. « Infant distress and development of functional gastrointestinal disorders in childhood: is there a connection? » JAMA Pediatr. 167 (2013) : 977-978.
- Sommers, T., et al. « Emergency department burden of constipation in the United States from 2006 to 2011. » Am J Gastroenterol. 110 (2015) : 572-579.
- Morris, S., et al. « Economic evaluation of strategies for managing crying and sleeping problems. » Arch Dis Child. 84 (2001) : 15-19.
- Benninga, M.A., et al. « Childhood functional gastrointestinal disorders: neonate/toddler. » Gastroenterology. 150 (2016) : 1443-1457.
BA19-485
BA19-485
