La première étape du traitement de la régurgitation infantile consiste à rassurer et éduquer les parents, tout en leur prodiguant des conseils nutritionnels pour les nourrissons.
La NASPGHAN* et l’ESPGHAN** ont mis à jour leurs recommandations cliniques pour le diagnostic et la gestion du reflux gastro-œsophagien (RGO) et du RGO pathologique chez les enfants et les nourrissons. Ces recommandations s’adressent aussi bien aux gastro-entérologues pédiatriques qu’aux médecins traitants.
La gestion de la régurgitation infantile devrait, en premier lieu, viser à éduquer et rassurer les parents. C’est ce que recommandent la NASPGHAN, l’ESPGHAN et les experts pédiatriques en troubles fonctionnels gastro-intestinaux (TFGI). En raison du risque de mort subite du nourrisson (MSN), il est déconseillé de coucher les nourrissons sur le ventre, dans une position Trendelenburg inversée (avec la tête surélevée de 10 degrés par rapport aux pieds).
Recommandations pour éduquer et rassurer les parents :
– Avis du groupe d’experts1 : informer les parents sur l’histoire naturelle de la régurgitation (même chez les nourrissons allaités), la bonne préparation du lait maternisé (chez les nourrissons non allaités) et le risque d’exarcerber les symptômes avec une suralimentation.
– NASPGHAN/ESPGHAN2 : il est conseillé de coucher la plupart des nourrissons sur le dos.
L’étape suivante consiste à s’intéresser à la gestion nutritionnelle. La NASPGHAN et l’ESPGHAN ont développé un algorithme pour gérer les régurgitations récurrentes (voir figure 1).
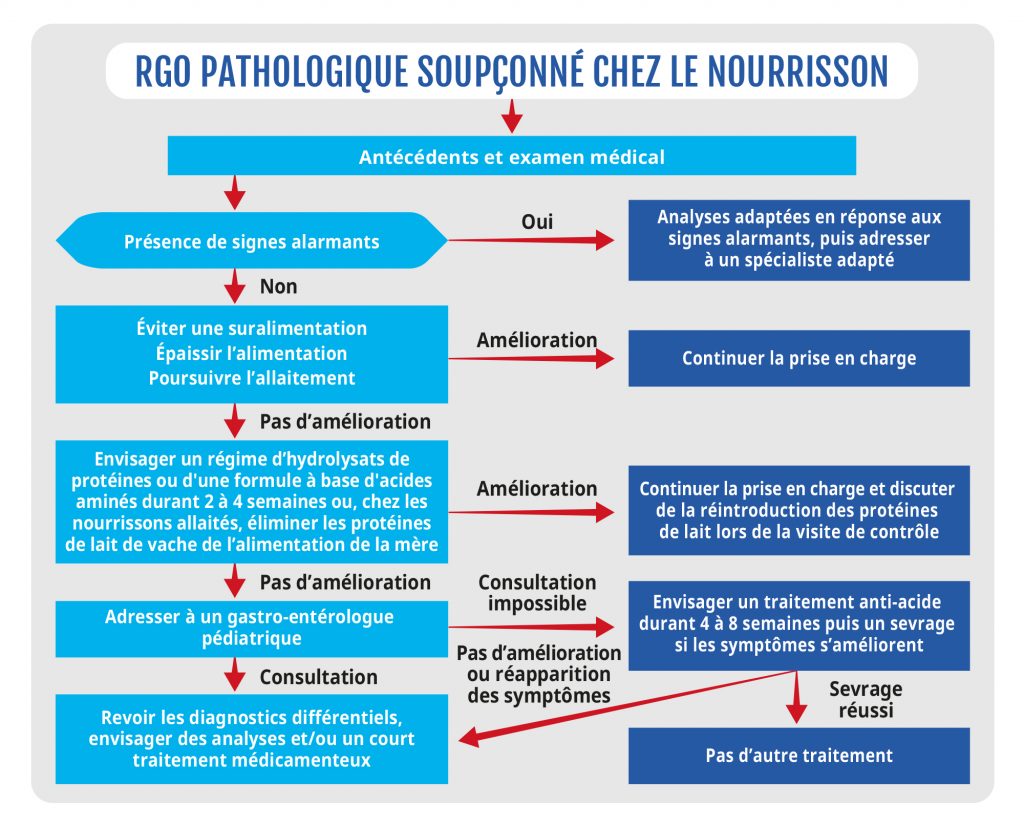
Traitement pharmacologique contre la régurgitation infantile
Quelques informations sur le traitement pharmacologique de la régurgitation infantile :
- Les régurgitations disparaissent spontanément dans la plupart des cas. Dans 95 % des cas, elles disparaissent complètement avant l’âge d’un an3.
- Son efficacité est discutable : les inhibiteurs de la pompe à protons (IPP) n’ont aucun effet sur les pleurs et l’irritabilité des nourrissons4. Le traitement pharmacologique des nourrissons présentant des symptômes de reflux est problématique5.
- Effets indésirables : céphalées, diarrhée, nausées et constipation6. L’usage à long terme d’IPP peut impacter directement ou indirectement le microbiome intestinal7. Il existe un lien significatif entre l’usage d’IPP et le risque de dysbiose/SIBO (prolifération bactérienne dans l’intestin grêle8).
Recommandations actuelles
Voici des extraits des recommandations actuelles quant au traitement pharmacologique, émises par différentes organisations expertes :
- NASPGHAN/ESPGHAN2 : pas de traitement pharmacologique des pleurs/de la détresse ou des régurgitations visibles chez les nourrissons en bonne santé ; inhibiteurs de la pompe à protons (IPP) uniquement en cas de reflux gastro-œsophagien (RGO) pathologique ; prescrire la posologie la plus faible et un traitement le plus court possible.
- Avis du groupe d’experts1 : aucune indication de traitement médicamenteux chez les « happy spitters » (crachouilleurs heureux) ou les nourrissons aux régurgitations non problématiques ; les IPP n’atténuent pas les régurgitations, les pleurs ou l’irritabilité, et ne devraient pas être administrés de manière empirique.
- NICE9 : pas de médicament anti-acide (ex. : IPP ou antagonistes des récepteurs à l’histamine de type 2) pour traiter la régurgitation manifeste survenant comme un symptôme isolé chez les nourrissons et enfants.
- Pas de traitement pharmacologique pour la régurgitation infantile chez les enfants en bonne santé ; usage modéré en cas de diagnostic sans équivoque de RGO pathologique.
* Société nord-américaine de gastro-entérologie, hépatologie et nutrition pédiatrique
** Société européenne de gastro-entérologie, hépatologie et nutrition pédiatrique
Références
- Vandenplas, Yvan, et al. « Functional gastro‐intestinal disorder algorithms focus on early recognition, parental reassurance and nutritional strategies. » Acta Paediatrica3 (2016) : 244-252.
- Rosen, Rachel, et al. « Pediatric gastroesophageal reflux clinical practice guidelines: joint recommendations of the North American Society for Pediatric Gastroenterology, Hepatology, and Nutrition and the European Society for Pediatric Gastroenterology, Hepatology, and Nutrition. » Journal of pediatric gastroenterology and nutrition3 (2018) : 516-554.
- Hegar, Badriul, et al. « Natural evolution of regurgitation in healthy infants. » Acta pædiatrica7 (2009) : 1189-1193.
- Gieruszczak-Białek, Dorota, et al. « No effect of proton pump inhibitors on crying and irritability in infants: systematic review of randomized controlled trials.» The Journal of pediatrics3 (2015) : 767-770.
- Olarte Parra, Camila, et al. « Cochrane database of systematic reviews. » (1996).
- Goulooze, Sebastiaan C., Adam F. Cohen et Robert Rissmann. « Should be there specific guidelines to improve reporting of clinical pharmacology trials?» Br J Clin Pharmacol2 (2015) : 175-175.
- Vesper, B. J., et al. « The effect of proton pump inhibitors on the human microbiota. » Current drug metabolism1 (2009) : 84-89.
- Su, Tingting, et al. « Meta-analysis: proton pump inhibitors moderately increase the risk of small intestinal bacterial overgrowth.» Journal of gastroenterology1 (2018) : 27-36.
- National Institute for Health and Care Excellence, Londres : NICE, 2015.
BA19-485
